
|
Официальный сайт Стоматологической Ассоциации России |

|
||
Конкурс «На самый интересный клинический случай 2018»
Клинический случай № 5
Стоматологическая реабилитация пациента с нарушением открывания рта после лечения злокачественного новообразования орофарингеальной области
Несмотря на появление новых и усовершенствование уже существующих методик лечения злокачественных новообразований (ЗНО) орофарингеальной области (ОФО), лечение пациентов с онкопатологией является сложной задачей ввиду поздней выявляемости заболеваний, сложной клинико-анатомической организации структур челюстно-лицевой области, а также значительного количества сопутствующих осложнений.
Помимо нарушения дыхания, глотания, речи, лечение ЗНО ОФО часто сопровождается постоперационным нарушением открывания рта. Степень ограничения влияет на выбор конструкции планируемого протеза, в особенности, когда применение эндооссальных зубных имплантатов невозможно ввиду использования лучевой терапии в плане комбинированного лечения ЗНО ОФО.
В связи с этим возникает необходимость в оптимизации существующих этапов изготовления протетических конструкций и повышении эффективности ортопедической реабилитации пациентов со ЗНО ОФО.
Клинический случай
Пациентка Б., 1962 г.р. обратилась в отделение ортопедической стоматологии через 2 месяца после проведения резекции верхней челюсти слева по поводу злокачественного новообразования твердого неба с жалобами на нарушение функций жевания, глотания, речи и дыхания, тянущую боль в подглазничной области слева.
Пациентка считает себя больной с 2016 года, когда впервые заметила новообразование в области неба слева.
При поступлении: общее состояние удовлетворительное; аллергологический анамнез без особенностей. Условия жизни и быта удовлетворительные. Со слов пациентки наследственный анамнез не отягощен, наличие профессиональных вредностей отрицает. Туберкулезом, сифилисом не болела.
Объективно: кожный покров обычной окраски. Конфигурация лица изменена за счет деформации мягких тканей посредством выраженных рубцовых изменений слева (рис. 1).
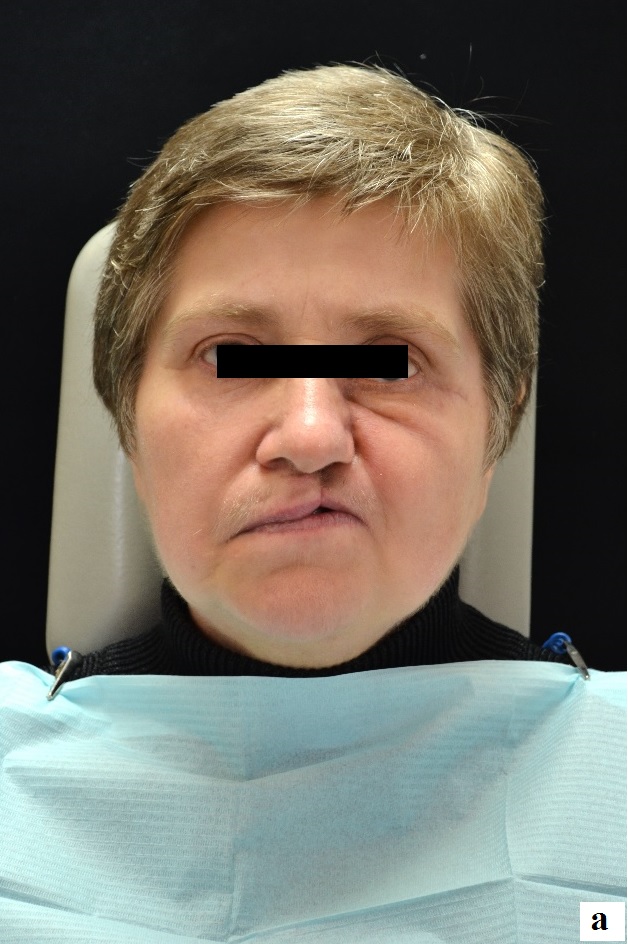
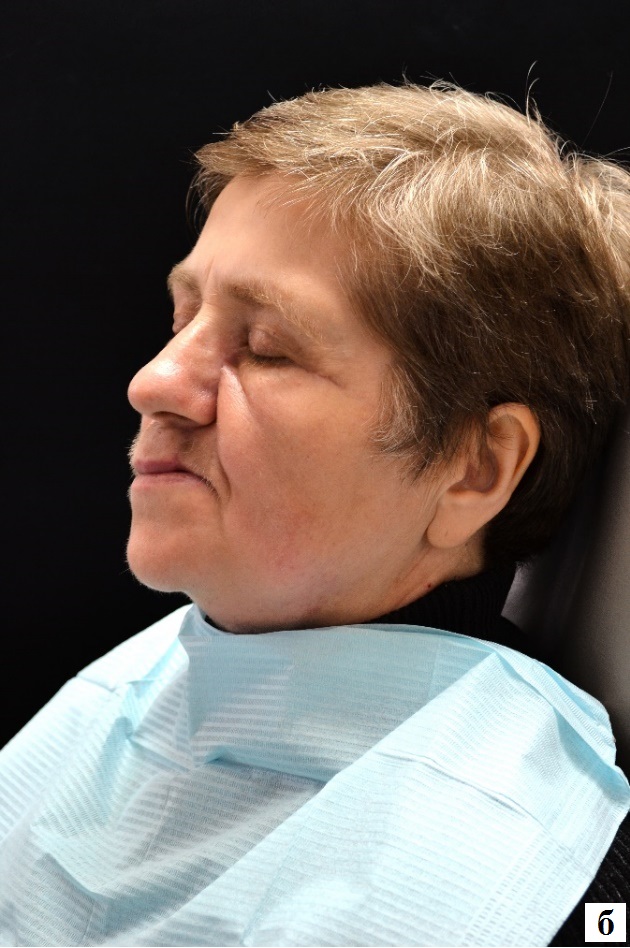
Рис. 1. Фото пациентки Б. после резекции верхней челюсти слева:
а – фронтальный вид; б – вид в профиль.
Регионарные лимфатические узлы не увеличены. Носовое дыхание затруднено, наблюдается постоянное самопроизвольное отделяемое серозного характера из наружного носа слева, которое пациентка самостоятельно тампонирует ватной турундой. Слизистая оболочка полости рта бледно-розового цвета, умеренно увлажнена. Маргинальная часть десны отечна, гиперемирована. Имеется сообщение ротовой и носовой полостей, сопровождающееся ринофонией и ринолалией. Пальпация области дефекта болезненная. Движение суставных головок болезненное, синхронное. Открывание рта ограничено в пределах 2 см. Пальпация жевательных мышц слева болезненная, справа безболезненная.
Стоматологический осмотр показал отсутствие зубов 1.6, 1.5, 2.1 – 2.8, 3.8, 3.6, 3.4, 4.6, 4.8; корни зубов 1.8, 4.4, 4.5; кариес коронковых частей зубов 1.7, 1.4, 4.7. Зубы 3.7, 3.5 покрыты функционально-неполноценным мостовидным коронковым протезом ввиду деформации металлического каркаса. Наблюдаются твердые зубные отложения в области всех присутствующих зубов. Полость левой верхнечелюстной пазухи заполнена турундами с йодоформной эмульсией (рис. 2).
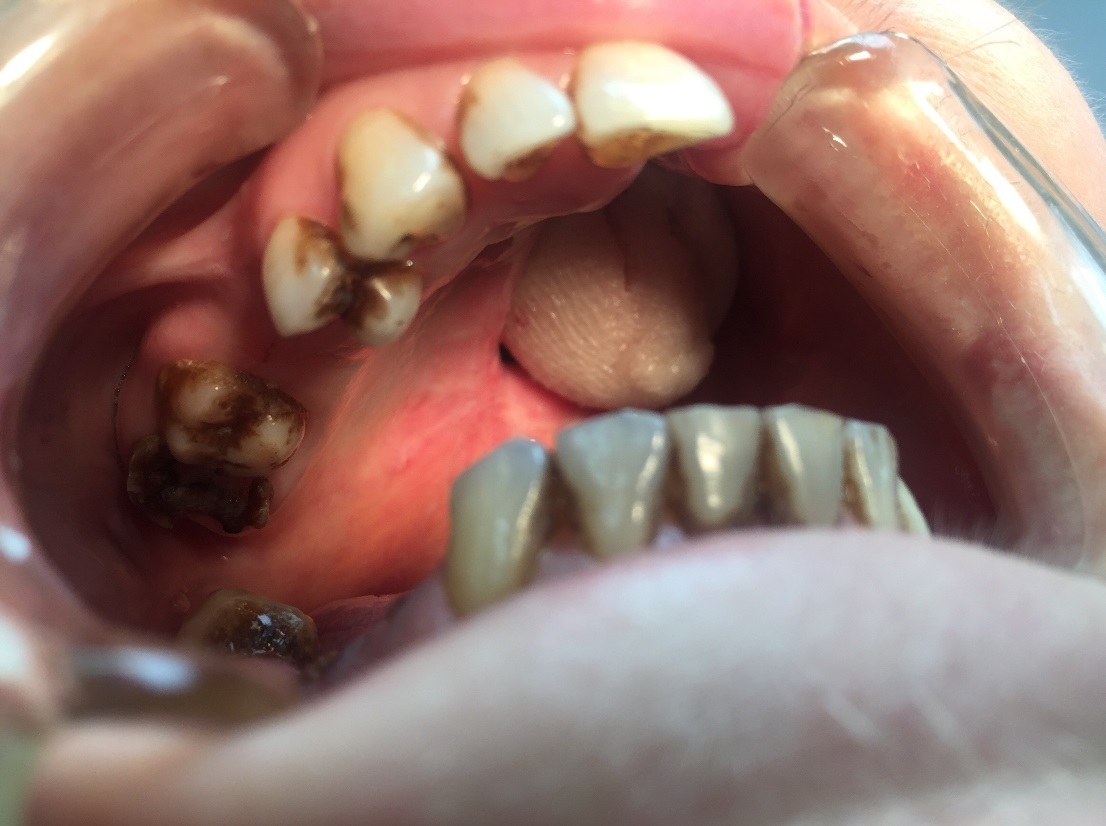
Рис. 2. Вид полости рта пациентки Б. до начала стоматологического лечения.
По данным компьютерной томографии после хирургического лечения: дефект в области альвеолярного отростка, твердого неба, резцовой кости, нижних отделов левой верхнечелюстной пазухи и полости носа (рис. 3).
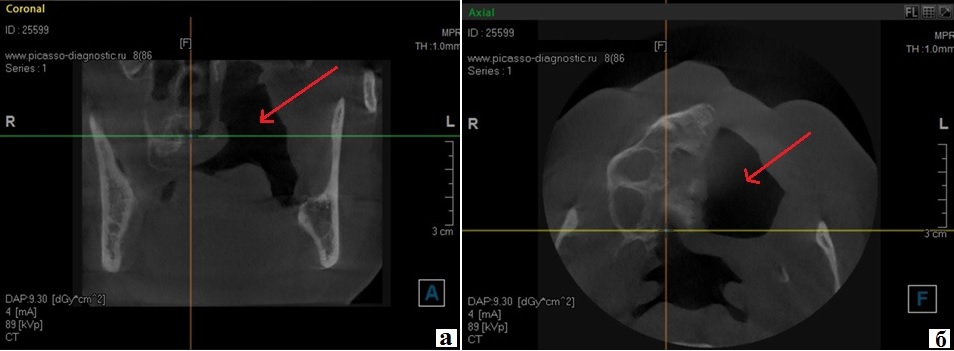
Рис.3. Срезы компьютерной томограммы (КТ) лицевого скелета пациентки Б. с указанием области резекции:
а – продольный срез; б – поперечный срез.
Клинический диагноз: Частичное отсутствие зубов верхней челюсти (II класс по Кеннеди), частичное отсутствие зубов нижней челюсти (III класс по Кеннеди). Состояние после резекции верхней челюсти слева (I класс по Арамани). Жевательная эффективность рассчитана по таблице Оксмана и составила 17%. Аденокистозный рак малой слюнной железы твердого неба слева Т3N0M0 (III стадия). Деформация лица слева посредством рубцовых изменений мягких тканей. Кариес зубов 1.7, 1.4, 4.7, зубные отложения.
В плане стоматологической реабилитации пациентке Б. было предложено:
1. Гигиена полости рта.
2. Терапевтическая санация пораженных твердых тканей зубов.
3. Хирургическое лечение пораженных зубов.
4. Ортопедическое лечение с учетом нарушения открывания рта посредством изготовления протезов для обеспечения возможности введения протетической конструкции.
Для определения функциональной активности височных и жевательных мышц на этапах ортопедического лечения использовали специализированный адаптивный электромиограф для стоматологических исследований «Synapsis» (Neurotech, Russia). Отведение биопотенциалов проводили накожными электродами размером 32*36 мм, которые фиксировались в центре моторных точек височных (переднее брюшко) и жевательных мышц с обеих сторон. Электромиографическое (ЭМГ) исследование жевательных и височных мышц состояло из акта жевания и максимального сжатия челюстей в положении центральной окклюзии.
Анализ суммарной ЭМГ парных жевательных мышц показал, что до лечения наблюдалось асинхронное сокращение жевательных мышц (рис. 4). Амплитуда биопотенциалов при максимальном сжатии челюстей на стороне дефекта ниже, чем на рабочей.
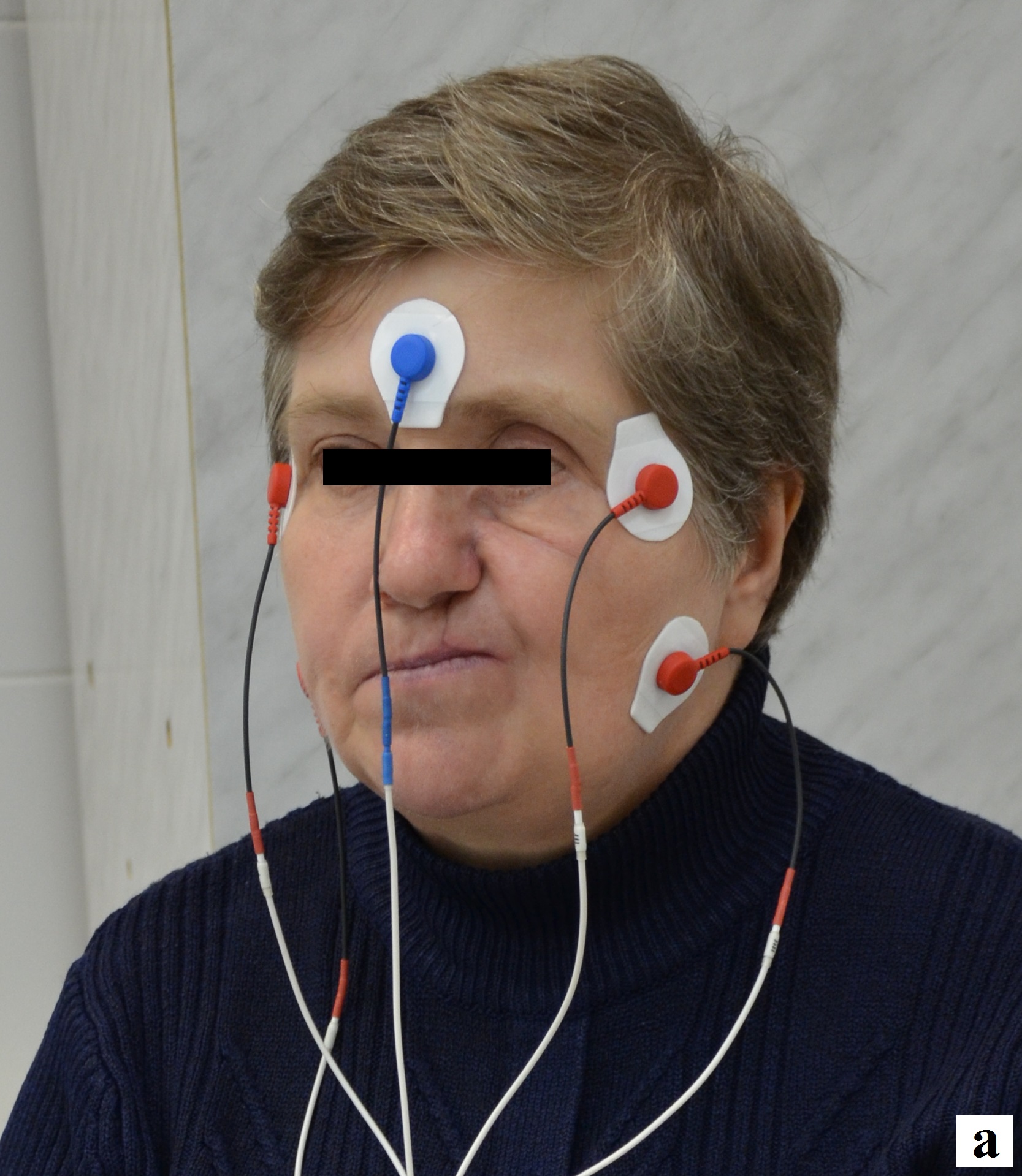
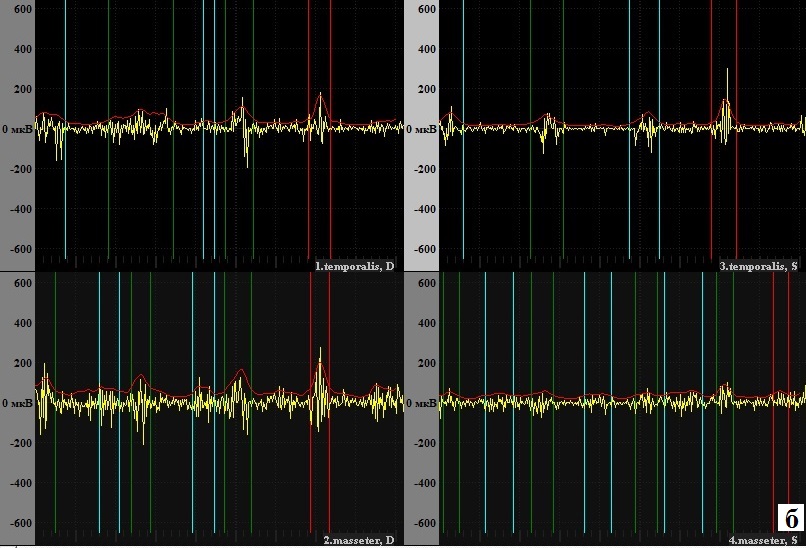
Рис. 4. Электромиографическое исследование пациентки Б. до ортопедического лечения: а – вид пациентки с наложенными электродами; б - электромиограмма (нарушение синхронной деятельности височных и жевательных мышц).
После проведенной санации полости рта (рис. 5) на этапе ортопедического лечения, ввиду невозможности получения оттисков челюстей стандартными металлическими ложками из-за послеоперационного нарушения открывания рта, использовали модифицированные стоматологические ложки-трансформеры.
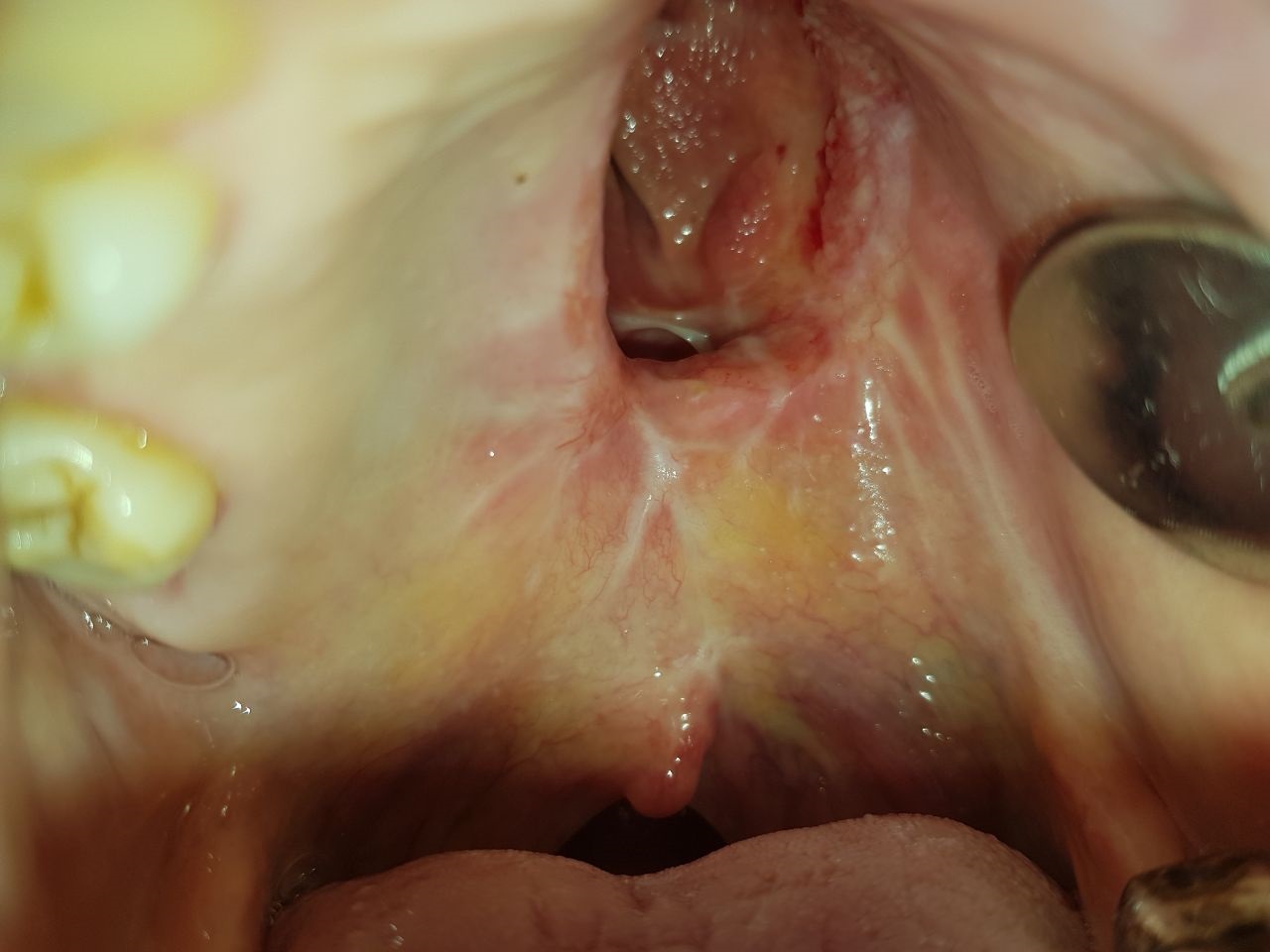
Рис. 5. Ороназальное сообщение после хирургического этапа противоопухолевого лечения пациентки Б.
(после проведенной санации полости рта).
Такая ложка имеет фрагменты, соединенные между собой металлической петлей, и рукоятку со штырями (рис. 6).


Рис. 6. Стоматологические ложки-трансформеры в разобранном виде
для получения анатомических оттисков челюстей у пациентов с нарушением открывания рта:
а – для верхней челюсти; б – для нижней челюсти.
Для получения анатомических оттисков верхних и нижних челюстей при нарушении открывания рта отсоединяли от основной части ручку, складывали ложку вдоль проекции небного шва с помощью петли (рис. 7), вводили в полость рта, где расправляли фрагменты ложки и наносили альгинатную массу (Hydrogum 5, Zhermack).
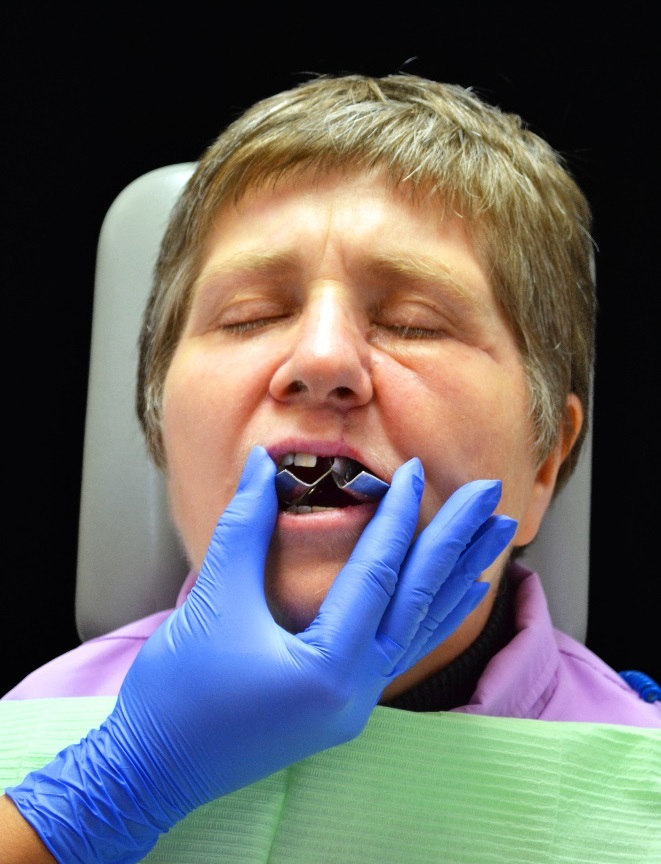
Рис. 7. Примерка оттискной ложки-трансформера в полости рта у пациентки Б.
Затем ручку фиксировали на штыри. После снятия оттиска действовали в обратном порядке: отсоединяли ручку, складывали фрагменты ложки, извлекали из полости рта пациентки вместе с анатомическим оттиском верхней челюсти и фиксировали ручку. Аналогично получали оттиск нижней челюсти (рис. 8).
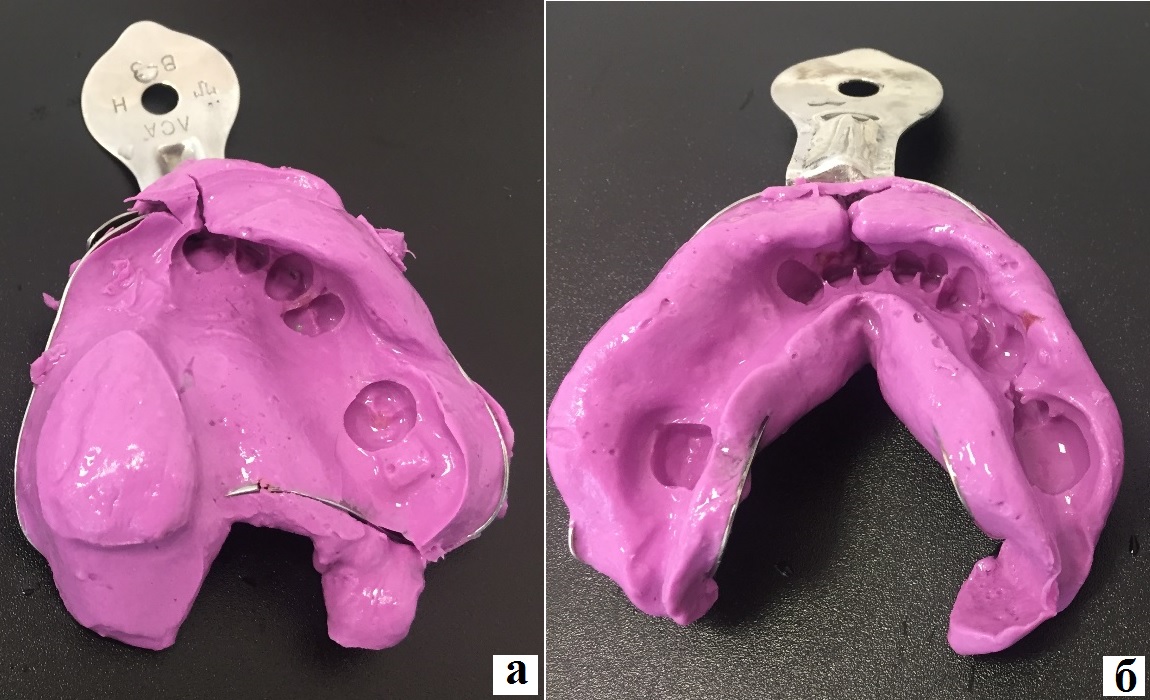
Рис. 8. Анатомические оттиски челюстей пациентки Б.: а – верхней челюсти; б – нижней челюсти.
В зуботехнической лаборатории стандартно отливали гипсовые модели челюстей для формирования восковых шаблонов планируемого резекционного протеза на верхнюю челюсть и частичного съемного на нижнюю челюсть. Восковые шаблоны с прикусными валиками, подбор цвета искусственных зубов с постановкой в восковой протез также получали стандартно.
Далее произведена разметка границ планируемых протезов на гипсовых моделях. С помощью метода параллелометрии определен путь введения протезов (рис. 9) и затем произведена постановка искусственных зубов на восковом базисе (рис. 10).


Рис. 9. Определение пути введения будущего протеза с помощью параллелометра:
а – верхней челюсти; б – нижней челюсти.
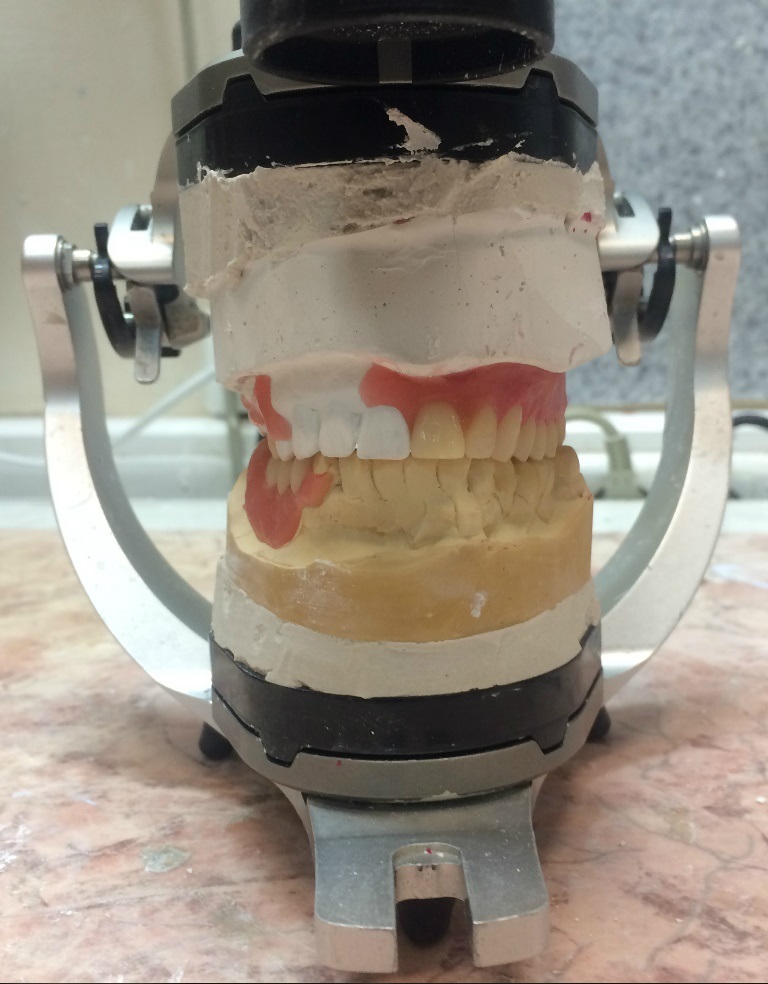
Рис. 10. Постановка зубов в восковых базисах протезов верхней и нижней челюстей в артикуляторе (PROTAR evo 3, Kavo, Германия).
Протез на верхнюю челюсть изготавливали методом термопрессования из безмономерного гибкого термопластичного материала на основе полиамида Breflex (Bredent, Germany), цвет розовый, для обеспечения возможности введения протетической конструкции в полость рта пациентки с невыраженной обтурирующей частью (рис. 11);
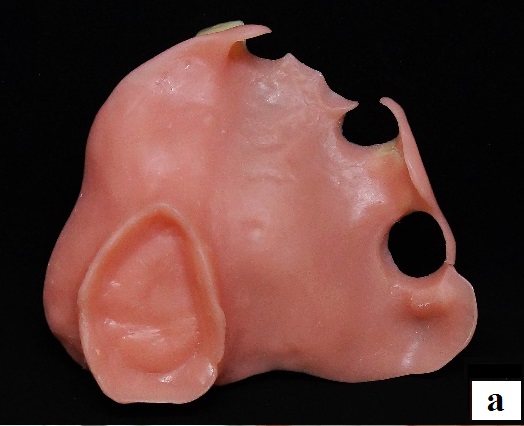
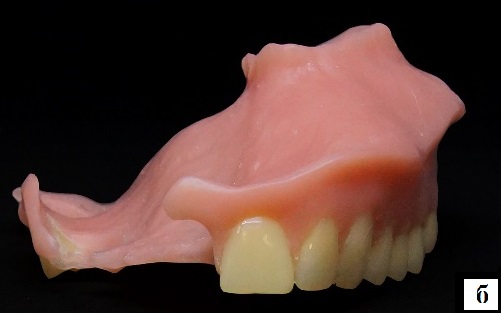
Рис. 11. Вид готового резекционного протеза верхней челюсти с обтурирующей частью:
а – вид изнутри; б – вид спереди.
изготовление частичного съемного протеза на нижнюю челюсть методом термопрессования из безмономерного гибкого термопластичного материала на основе полиамида Breflex 2nd Edition (Bredent, Germany), цвет розовый с прожилками (рис. 12).
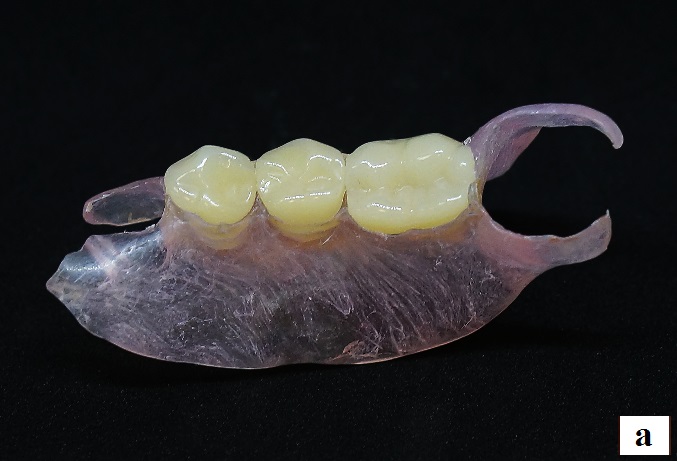
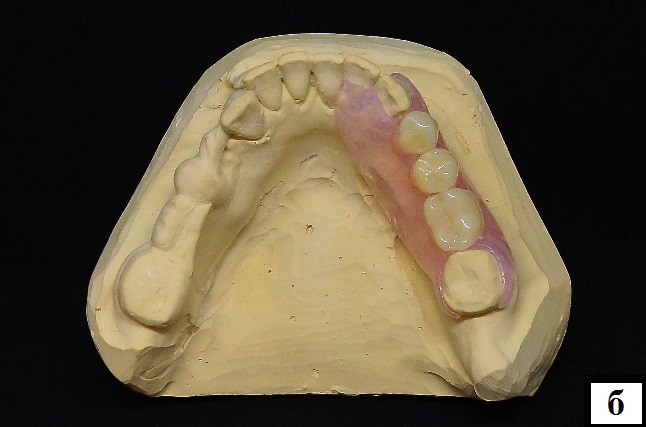
Рис. 12. Вид готового протеза нижней челюсти: а – общий вид; б – вид на гипсовой модели.
После наложения протезов в полость рта, при необходимости проводили коррекцию протезов в стандартные сроки адаптации (рис.13). Пациенту даны рекомендации.
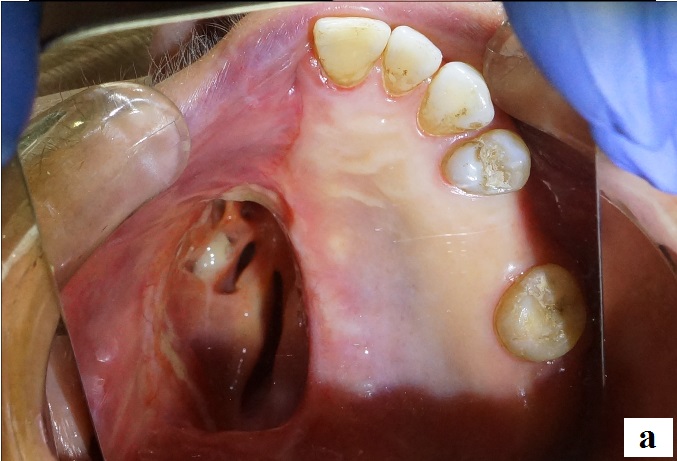
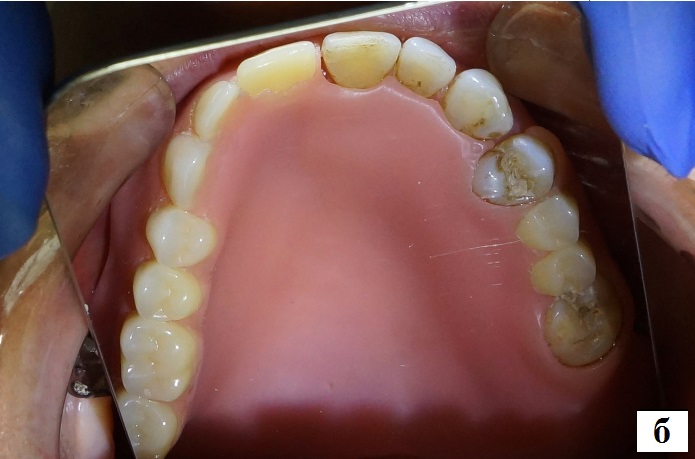
Рис. 13. Полость рта пациентки Б. (через интраоральное зеркало):
а – без протеза; б – с обтурирующим резекционным протезом верхней челюсти.
Таким образом, применение стоматологических ложек-трансформеров для получения анатомических оттисков челюстей при нарушении открывания рта обеспечило возможность оказания качественной ортопедической помощи.
Использование безмономерной конструкции гибкого термопластичного материала на основе полиамида позволило введение и выведение протетической конструкции при нарушении открывания рта пациентки.
Мы предположили также, что безмономерный состав протеза снизил выделение серозного отделяемого из наружного носового прохода (со слов пациента).
Опрос пациентки показал, что ортопедическое лечение способствовало нормализации эстетической функции, частичному восстановлению функций – жевательной, дыхания, глотания, речи (рис. 14). Жевательная эффективность по Оксману – 72%.
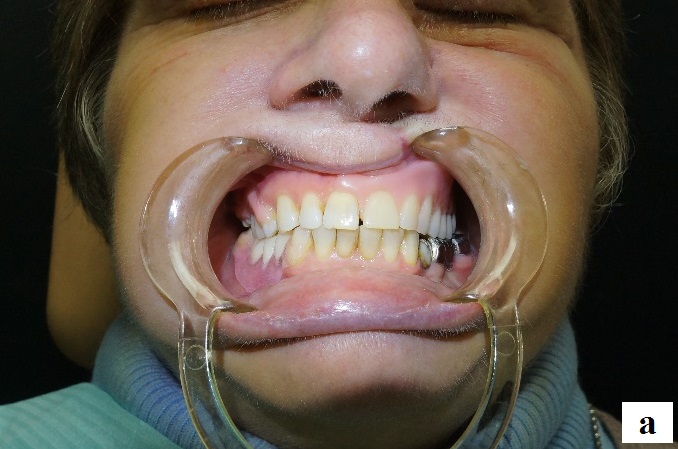
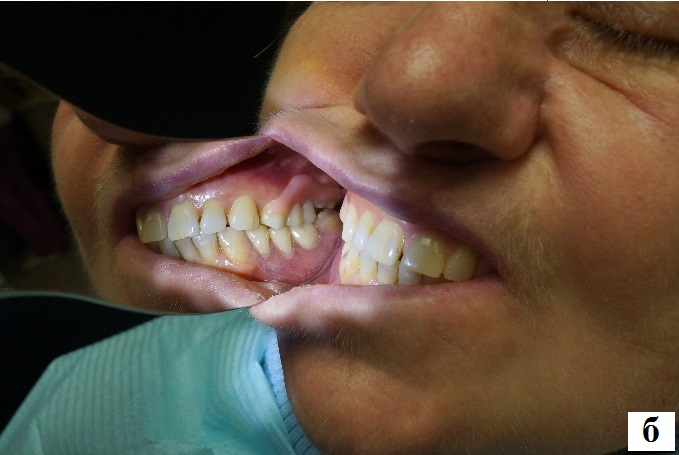
Рис. 14. Резекционный протез верхней челюсти с обтурирующей частью в полости рта пациентки Б.:
а – вид в положении центральной окклюзии; б – вид сбоку (через интраоральное зеркале).
После оказания стоматологической ортопедической помощи амплитудные показатели ЭМГ пациентки Б. увеличились, что свидетельствует об улучшении функционального состояния жевательных мышц, однако, средняя амплитуда на стороне дефекта по-прежнему оставалась снижена по сравнению с рабочей стороной, что может быть связано с состоянием после резекции половины челюсти слева (рис. 15).
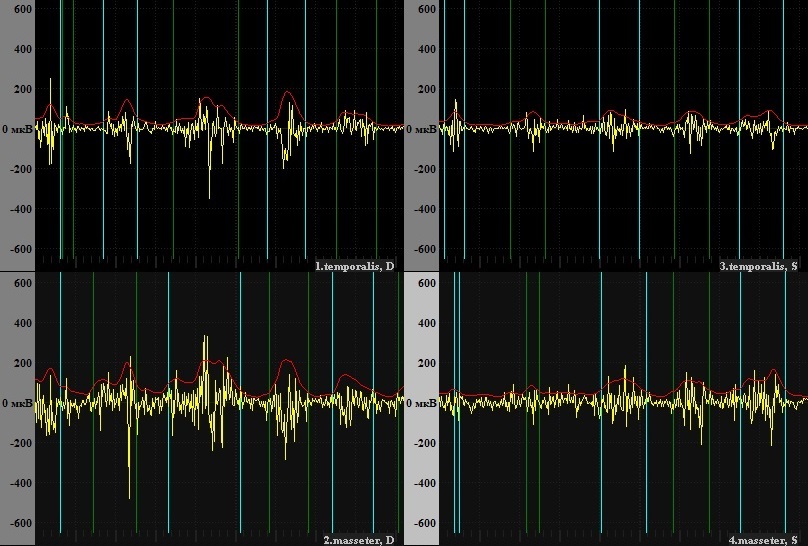
Рис. 15. Электромиограмма пациентки Б. после ортопедического лечения.
Для мониторинга качества жизни пациентки Б. была использована шкала оценки общесоматического статуса Европейской организации по изучению и лечению рака EORTC QLQ-C30 и стоматологического здоровья пациентов с опухолями головы и шеи QLQ-H&N35 на этапах до лечения, после замещения дефекта резекционным протезом с обтурирующей частью и через 3 месяца после окончания ортопедической реабилитации (рис. 16).
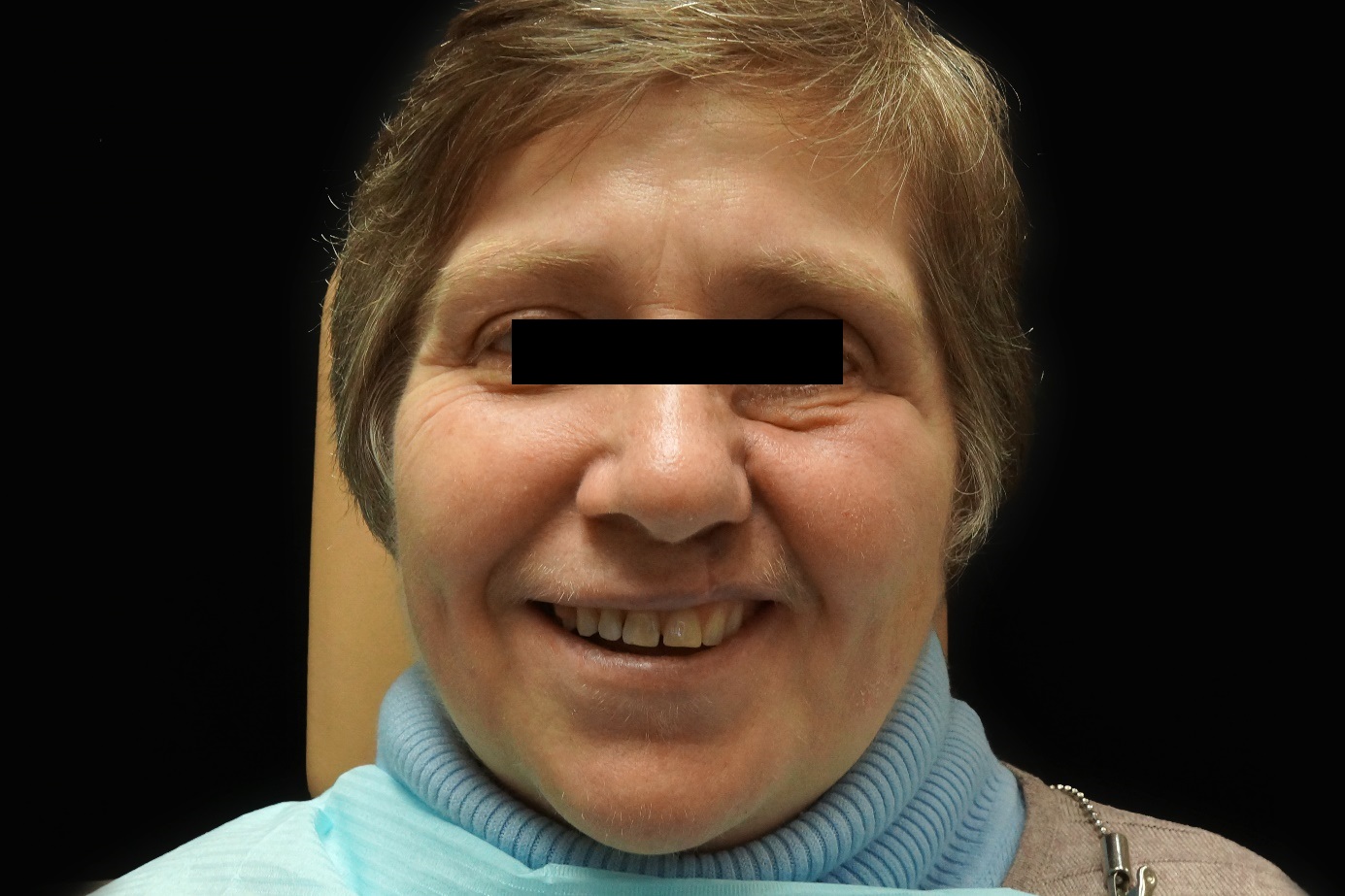
Рис. 16. Вид пациентки Б. после окончания стоматологической реабилитации.
Проанализированные данные свидетельствуют о сопряженной зависимости общесоматического состояния и стоматологического здоровья от использования гибкого резекционного протеза с обтурирующей частью, что способствует частичной нормализации основных функций орофарингеальной области и в последующем повышает адаптационную способность к изготовлению постоянных восстанавливающих протетических конструкций.
Таким образом, модернизация некоторых клинических этапов изготовления сложно-челюстного протеза пациентке с нарушением открывания рта, ассоциированной с хирургическим лечением по поводу злокачественного новообразования орофарингеальной области, способствовала частичной нормализации функций жевания, дыхания, глотания, речи согласно результатам функционального исследования с помощью электромиографа и оценке общесоматического состояния и стоматологического здоровья, и оказала положительное влияние на качество жизни пациентки.
| © E-Stomatology, Все права защищены 2001 - 2025 | |
| Информация на этом сайте предназначена для профессионалов: врачей, ассистентов, зубных техников, гигиенистов |
