
|
Официальный сайт Стоматологической Ассоциации России |

|
||
Конкурс «На самый интересный клинический случай 2018»
Клинический случай № 1
Фиброзная дисплазия с кистозной трансформацией в области нижней челюсти справа (очаговая форма) К10.83 в амбулаторной практике врача стоматолога-хирурга
Актуальность. Фиброзная дисплазия – поражение кости опухолеподобного типа, которое проявляется в очаговом нарушении образования костной ткани. У здорового человека остеобластическая мезенхима вырабатывает костную и хрящевую ткань, при фиброзной дисплазии эта образующая функция утрачивается, а сама мезенхима превращается в фиброзную ткань, практически не синтезирующую полноценные костные элементы. Лечение фиброзных дисплазий, как правило, хирургическое, в условиях стационара. Однако, окончательный диагноз может быть выставлен после гистологического исследования операционного материала, т.е. после лечения пациента в амбулаторных условиях.
Декабрь 2016 г., в стоматологическую поликлинику обратился пациент К., 16 лет на консультацию к врачу стоматологу-ортодонту с жалобами на отсутствие передних зубов верхней челюсти. Поставлен диагноз: Врожденная адентия 1.2, 2.2 зубов. После консультации врача-ортодонта, данным ортопантомографии, пациент направлен к врачу-стоматологу хирургу с диагнозом: Новообразование в области нижней челюсти справа К 10.9
Консультация врача-стоматолога хирурга. Жалобы: нет. Направлен врачом-ортодонтом. Анамнез: Образование в области нижней челюсти справа симптоматически не проявлялось. 1 год назад в стоматологической поликлинике по месту жительства были вылечены 4.6, 4.7 зубы по поводу кариеса. Болевые ощущения в области пролеченных зубов полностью отсутствовали.
Status localis: Лицо симметричное, кожные покровы физиологической окраски. Регионарные лимфатические узлы не пальпируются. Ограничение открывания рта не выявлено. Температура на момент обращения 36,6 °С (рис.1.).
Рис. 1 (а,б) Фото пациента до лечения.
В области собственно рта: 4.6, 4.7 зубы – под пломбами, разгерметизации, нарушения краевого прилегания, изменения цвета пломб не выявлено. На температурный раздражитель – безболезненная реакция, перкуссия – безболезненна. Слизистая оболочка в области нижней челюсти справа бледно-розового цвета, переходная складка не сглажена, выбухания кортикальной пластинки не наблюдается, симптом Дюпюитрена отрицательный.
Зубная формула пациента.
|
Осмотр полости рта. Состояния зубов. Условные обозначения: Отсутствует - О, корень - R, кариес - С, Пульпит - Р, периодонтит - Pt, пломбированный - П, пародонтоз - А, подвижность - 1,2,3 (степень), коронка - К, искусственный зуб - И. |
||||||||||||||||
| О | О | О | ||||||||||||||
| 1.8 | 1.7 | 1.6 | 1.5 | 1.4 | 1.3 | 1.2 | 1.1 | 2.1 | 2.2 | 2.3 | 2.4 | 2.5 | 2.6 | 2.7 | 2.8 | |
| О | П | П | О | |||||||||||||
Дополнительные методы обследования: ЭОД 47 зуб = 10 мкА, 46 зуб= 80 мкА.
Ортопантомография: в области нижней челюсти справа в проекции корней 4.6 зуба, медиального корня 4.7 зуба определяется разряжение костной ткани с ровными четкими границами, размером ≈ 12-14 мм (рис.2.).
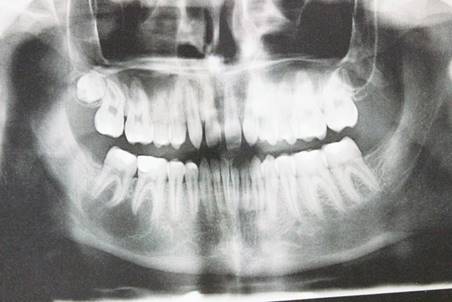
Рис.2. Ортопантомограмма пациента до лечения.
Предварительный диагноз: 4.6. – Хронический гранулематозный периодонтит К04.5. Одонтогенная радикулярная киста нижней челюсти справа К04.8?
I. План обследования:
1.1.КЛКТ челюстно-лицевой области.
1.2. Пункция из новообразования в области нижней челюсти справа (цитологическое исследование пунктуата).
1.3. Лабораторные исследования для подготовки к оперативному лечению (ОАМ; ОАК+ свертываемость, длительность кровотечения; анализ крови на ВИЧ, HbsAg, anti HCV,RW; заключение педиатра).
1.4. Ортопантомографическое исследование после оперативного лечения.
1.5. Гистологическое и микробиологическое исследования оперативного материала.
1.6. КЛКТ нижней челюсти справа через 3, 6, 9 месяцев после оперативного лечения.
II. План лечения:
2.1.Эндодонтическое лечение зуба 4.6.
*4.7. зуб: учитывая данные ЭОД, КТ-исследования (описано далее), принято решение о возможности сохранения витальности зуба.
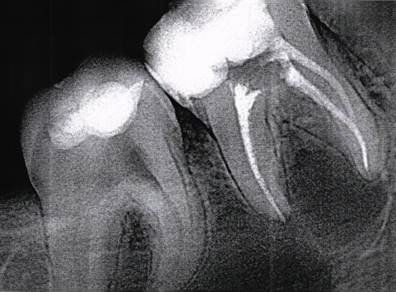
Рис. 3 Радивиозиография зуба 4.6 после эндодонтического лечения.
2.2 Шинирование зубов в области нижней челюсти справа (использовались ленты Ribbond Ultra THM 2 и 3 мм).
2.3. Оперативное лечение: Удаление новообразования в области нижней челюсти справа.
Полученные результаты дополнительных методов обследования до оперативного лечения. 1.1.КЛКТ нижней челюсти справа (после эндодонтического лечения зуба 4.6): в области нижней челюсти справа определяется разряжение костной ткани в проекции корней 4.6 зуба, медиального корня зуба 4.7 с четкими, ровными границами, размером ≈ 17,7 х 10,53 мм, разрушение кортикальной пластинки альвеолярного отростка с язычной стороны в области дистального корня зуба 4.6., зуба 4.7; корневые каналы зуба 4.6 обтурированы до дентино-цементного соединения, дистальный корневой канал-с выведением пломбировочного материала за верхушку корня зуба, дополнительных корневых каналов в зубе 4.6. не выявлено (рис.4).
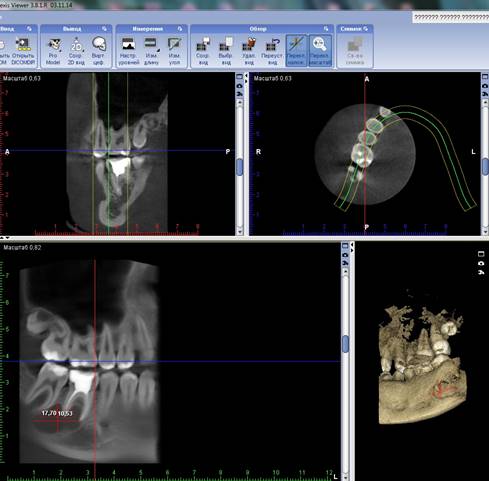
Рис.4. КЛКТ пациента до лечения.
1.2.Пункция из новообразования в области нижней челюсти справа (цитологическое исследование пунктуата). Цитограмма (описание): полученный материал (новообразование в области нижней челюсти) представлен эритроцитами, слизью, клетками многослойного плоского эпителия без признаков атипии.
1.3.Лабораторные исследования для подготовки к оперативному лечению (ОАМ; ОАК+ свертываемость, длительность кровотечения; анализ крови на ВИЧ, HbsAg, anti HCV,RW; заключение педиатра): все показатели в пределах нормы, время свертывания крови 3'20'', длительность кровотечения 0'40'', анализ крови на ВИЧ, HbsAg, anti HCV,RW: отрицательный.
На основании основных и дополнительных методов обследования выставлен предварительный диагноз: Одонтогенная радикулярная киста нижней челюсти справа К04.8?
Лечение
1. 26.12.2016г. Эндодонтическое лечение зуба 4.6. (под торусальной анестезией 4 % Sol.Ultracaini DS 1,0 мл проведено: снятие пломбировочного материала, раскрытие полости зуба, ампутация и экстирпация путридных масс, инструментальная и медикаментозная обработка корневых каналов, к/к расширены до 25 размера 04 конусности по ISO, обтурация к/к силлер «H+» + мастер штифт 25. 04').
2. 14.01.2017г. Шинирование зубов в области нижней челюсти справа (использовались ленты Ribbond Ultra THM 2 и 3 мм), зубы 4.7,4.6, 4,5, 4,4 зашинированы в области трех поверхностей: вестибулярной, язычной и жевательной.
3. 20.03.2017г. Оперативное лечение: «Удаление новообразования в области нижней челюсти справа с резекцией корней зуба 4.6.». После обработки операционного поля растворами антисептиков, под мандибулярной и инфильтрационной анестезией 4% Sol.Ultracaini DS forte 3,4 мл проведен трапецивидный разрез слизистой оболочки на границе маргинальной и альвеолярной десны в области вестибулярной поверхности альвеолярного отростка нижней челюсти справа (в проекции позадимолярной области до 4.5 зуба); распатором проведена отслойка слизисто-надкостничного лоскута; забор костной стружки в области зуба 4.7 и позадимолярной области скребком для получения аутогенной кости (Micross); трепанация кортикальной пластинки d ≈ 2,0 см; кюретажной ложкой, скребком, кюретами удалено соединительнотканное образование красно-серого цвета, по консистенции сходное с неполостным кистозным образованием; резекция корней 4.6 зуба. Операционная рана обработана ультразвуковой системой «Piezon Master 600» с 0,05% раствором хлоргексидина. Проведен забор крови 3,0 мл из локтевой вены; смешивание крови с костной крошкой, полученной ранее. В операционную рану уложен аутогенный материал, костный дефект закрыт мембраной «Bio-Gate» размером 2,0х2,0 см. Слизисто-надкостничный лоскут уложен на место, операционная рана ушита наглухо «Vicril 4,0» №8.
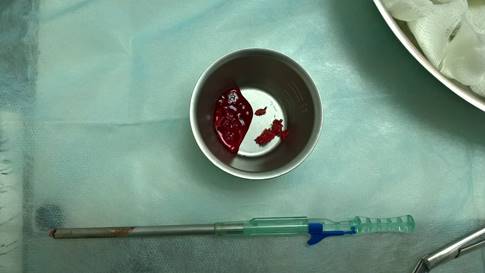
Рис. 5 Забор аутогенной кости в области нижней челюсти справа скребком «Micross».

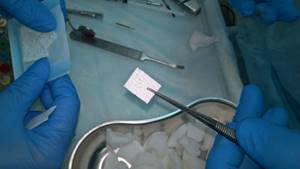
Рис.6 (а,б) Мембрана «Bio-Gate»
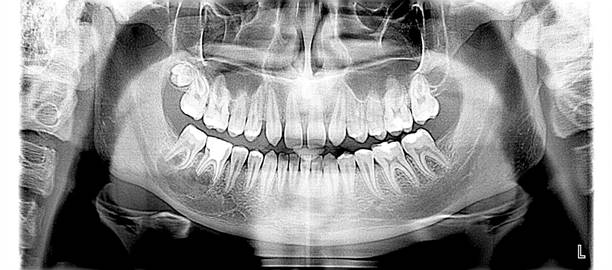
Рис. 7 ОПТГ пациента сразу после оперативного лечения.
Операционный материал отправлен на гистологическое исследование.
Назначения: холод на область п/о раны в течение 2-3 часов после операции; антибиотикотерапия, НПВС, десенсебилизирующая терапия.
27.03.2017г. Объективно: постоперационный отек в области п/о раны отсутствует, воспалительных явлений в области альвеолярного отростка нижней челюсти справа не наблюдается, швы состоятельные. Пальпация по переходной складке безболезненна. Перкуссия зубов 4.6, 4.7 безболезненна. ЭОД зуба 4.7 = 12 мкА. Лечение: после обработки слизистой оболочки в области п/о раны проведено снятие швов. П/о рана заживает первичным натяжением.

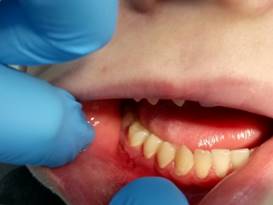
Рис. 8 (а,б) Фото пациента на 7-ые сутки после оперативного лечения и после снятия швов.
Полученные результаты дополнительных методов обследования после оперативного лечения.
Гистологическое исследование операционного материала. Макроописание: материал в виде массы серо-красного цвета, объем около 1,0 см. Микроописание: фрагменты некротизированной костной ткани с артефициально разрушенными балками, фиброзом и отеком межтрабекулярных пространств, определяются очаги остеоида, часть с остеобластами по периферии. Отмечается выраженная лимфоцитарно-плазмоцитарная инфильтрация фиброзной ткани с примесью гранулоцитов. Обнаруживаются участки типа аневризмальной кисты и грануляционной ткани. Фиброзная дисплазия с кистозной трансформацией в области нижней челюсти справа К10.83.
Результаты микробиологического исследования: обсемененность операционного материала не выявлена (микроорганизмы групп: Enterobacteriaceae, Staphylococcus, Streptococcuss, Enterococcus, грибы рода Candida).
На основании результатов гистологического исследования выставлен окончательный диагноз: Фиброзная дисплазия с кистозной трансформацией в области нижней челюсти справа К10.83.
15.06.2017г. Жалоб нет. Потеря чувствительности, болевые ощущения в области нижней челюсти справа не наблюдались.
Status localis: Лицо симметричное, кожные покровы физиологической окраски. Регионарные лимфатические узлы не пальпируются. Ограничение открывания рта не выявлено. Температура на момент обращения 36,6 °С. В области собственно рта: шинирующая лента в области 4.7-4.4 зубов сохранена. 4.7 зуб- на температурный раздражитель – безболезненная реакция, перкуссия – безболезненна, 4.6 зуб - перкуссия – безболезненна, подвижность отсутствует. Слизистая оболочка в области нижней челюсти справа бледно-розового цвета, переходная складка не сглажена, выбухания кортикальной пластинки не наблюдается, нормотрофический рубец бледно-розового цвета. ЭОД 4.7. зуба = 10 мкА.
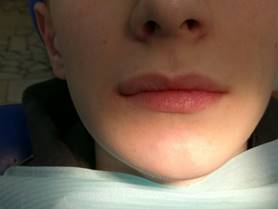
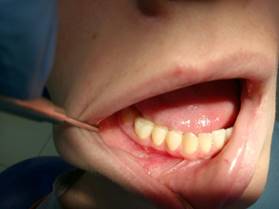
Рис.9 (а,б) Фото пациента через 3 месяца после оперативного лечения.
КЛКТ нижней челюсти справа: в проекции костного дефекта нижней челюсти справа наблюдается восстановление губчатого вещества альвеолярного отростка, также определяются участки разной гомогенности, в центральной части дефекта костный рисунок еще не имеет признаков органотипичности: не выявлены сформированные гаверсовые каналы, типичный костный рисунок, минерализация кости. Признаки рецидива образования отсутствуют.
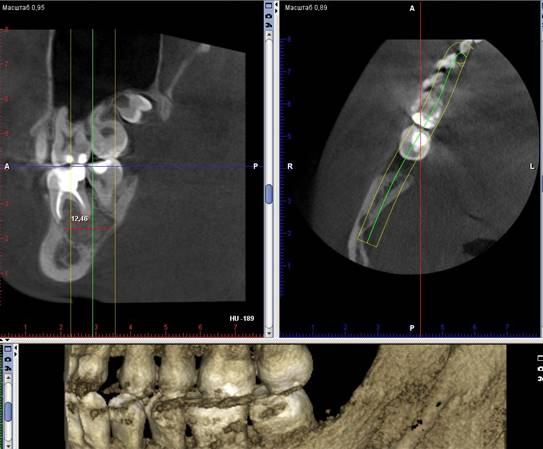
Рис. 10 КЛКТ пациента через 3 месяца после оперативного лечения.
02.11.2017г. Жалоб нет. Потеря чувствительности, болевые ощущения в области нижней челюсти справа не наблюдались.
Status localis: Лицо симметричное, кожные покровы физиологической окраски. Регионарные лимфатические узлы не пальпируются. Ограничение открывания рта не выявлено. Температура на момент обращения 36,6 °С. В области собственно рта: шинирующая лента в области 4.7-4.4 зубов сохранена. 4.7 зуб- на температурный раздражитель – безболезненная реакция, перкуссия – безболезненна, 4.6 зуб - перкуссия – безболезненна, подвижность отсутствует. Слизистая оболочка в области нижней челюсти справа бледно-розового цвета, переходная складка не сглажена, выбухания кортикальной пластинки не наблюдается, нормотрофический рубец бледно-розового цвета. ЭОД 4.7. зуба = 14 мкА.
КЛКТ нижней челюсти справа: в проекции костного дефекта нижней челюсти справа наблюдается восстановление кортикальных пластинок и губчатого вещества альвеолярного отростка, также определяются участки однородной гомогенности, в центральной и периферической частях дефекта костный рисунок приобрел признаки органотипичности: выявлены сформированные гаверсовые каналы, типичный костный рисунок, минерализация кости. Признаки рецидива образования отсутствуют.
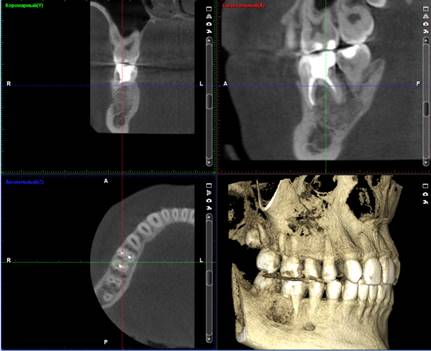
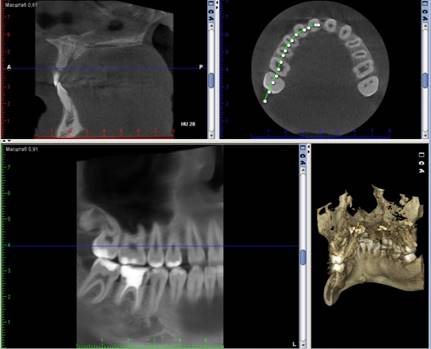
Рис. 11 КЛКТ пациента через 6 месяцев после оперативного лечения.
Ребенок находится на диспансерном учете, планируется проведение следующего КЛКТ через 6 месяцев, снятие шинирующих элементов в области нижней челюсти.
| © E-Stomatology, Все права защищены 2001 - 2024 | |
| Информация на этом сайте предназначена для профессионалов: врачей, ассистентов, зубных техников, гигиенистов |